
Cornea Restore Center
Dott. Giancarlo Falcicchio- Ortottista
SINDROME DI STEVENS-JOHNSON E SINDROME DI LYELL: RUOLO DELLE LENTI SCLERALI PROSTETICHE NELLA GESTIONE CLINICA DEL PAZIENTE - di G. Falcicchio
La Sindrome di Stevens-Johnson (SJS) e la Sindrome di Lyell (Necrolisi Epidermica Tossica) rappresentano due condizioni cliniche appartenenti alla stessa categoria di reazioni di ipersensibilità mediata da immunocomplessi. Le due sindromi presentano numerose similitudini a livello eziologico e sintomatologico, tanto da essere considerate varianti di una stessa condizione patologica.
Normalmente scatenate dall’assunzione di farmaci prevedono, successivamente alla gestione dell’iniziale fase acuta, una sequela di condizioni croniche che riguardano comunemente affezioni dell’epidermide e delle mucose dei vari distretti del corpo.
A livello oculare, le sindromi di Stevens-Johnson e di Lyell possono prevedere la presenza di complicanze quali:
-
XEROFTALMIA (condizione di estrema secchezza oculare da alterazione del film lacrimale)
-
CONGIUNTIVITI (infiammazioni ricorrenti o permanenti della mucosa congiuntivale)
-
ULCERE CORNEALI (lesione con perdita di tessuto a carico della cornea)
-
SYMBLEPHARON (formazione di aderenza tra congiuntiva bulbare e palpebrale)
-
TRICHIASI (deviazione della direzione delle ciglia verso la superficie oculare)
-
ENTROPION (rotazione del margine palpebrale e quindi delle ciglia verso la superficie oculare)
-
SINECHIE (aderenze tra iride e strutture della camera anteriore oculare)
-
FOTOFOBIA (sensibilità eccessiva alla luce)
-
DISFUNZIONI DELLE GHIANDOLE DI MEIBOMIO
La presenza di tali complicanze incidono in maniera determinante sulla qualità di vita del paziente. Oltre che dolore, comportano la necessità di ricorrere ad una protezione costante dell’area oculare tramite occhiali schermanti e cappelli con visiere al fine di evitare non soltanto la luce ma anche fattori ambientali irritanti quali il vento o la polvere. Normalmente il paziente ricorre all’utilizzo costante di lacrime artificiali o gel umettanti e, sotto indicazione medica, di colliri antibiotici ed antinfiammatori.
La persistenza dello stimolo meccanico indotto dallo sfregamento delle ciglia e delle palpebre sulla superficie corneale porta alla presenza di neovasi, opacità tissutale e danneggiamento dell’epitelio con conseguente RIDUZIONE PROGRESSIVA DELLA VISIONE.
L’utilizzo di Lenti Sclerali Prostetiche rappresenta in questi casi un fondamentale tassello nella gestione terapeutica oculare e, soprattutto, un’essenziale mezzo per elevare la qualità visiva e di vita del paziente.
Il ruolo primario della Lente in questi casi è infatti quello di proteggere la superficie corneale dagli effetti deleteri dello sfregamento meccanico esercitato da ciglia e palpebra sulla cornea donando sollievo dai sintomi e permettendo quindi una ripresa della vita normale.
In secondo luogo, grazie alla soluzione salina con cui il Dispositivo viene riempito prima dell’inserimento, si consente una umettazione costante ai tessuti corneali permettendo nel tempo la risoluzione parziale o completa dei danni epiteliali e riducendo in maniera efficace anche se non completa i sintomi legati alla secchezza della superficie oculare (la congiuntiva bulbare non coperta dalla Lente Sclerale Prostetica continuerà a richiede l’utilizzo più o meno frequente di sostituti lacrimali.
In ultima fase, l’azione costante della Lente Sclerale Prostetica sulla superficie oculare e corneale porta ad un consecutivo incremento della capacità visiva rendendo il dispositivo un insostituibile mezzo riabilitativo.
In conseguenza a tutto ciò, la Lente diventa indispensabile per il paziente che tenderà ad indossarla per tutte le ore di veglia o per la maggior parte di esse. Proprio a causa di tale utilizzo massivo del Dispositivo Sclerale e per le condizioni estreme della superficie oculare in tali pazienti, è di massima importanza che la progettazione e l’applicazione della lente Sclerale Prostetica venga effettuata da un professionista altamente specializzato con esperienza nella gestione di tali patologie della superficie oculare.
Un’applicazione non consona, seppur riducendo nell’immediato parte dei sintomi da secchezza oculare, porta a medio-lungo termine un incremento del livello infiammatorio oculare, della sofferenza da stress meccanico o ipossico indotta dalla Lente, con conseguente aumento della compromissione dei tessuti corneali.
Altrettanto essenziale un paziente affetto da sindrome di Stevens-Johnson o sindrome di Lyell con complicanze oculari è rivolgersi ad un Centro Cornea Ospedaliero o ad un Medico Oftalmologo specializzati nella diagnosi e nella gestione di tali condizioni patologiche della superficie oculare al fine di evitare spiacevoli prognosi di “intrattabilità” o terapie non adeguate che incidono in maniera negativa tanto nella gestione clinica quanto nella gestione emotivo-psicologica del paziente affetto.



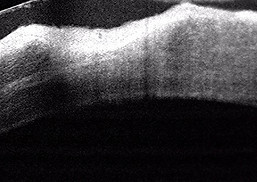
Da sinistra: Ulcera corneale, scansione OCT di ulcera corneale in risoluzione, trichiasi cigliare, aderenze da simblefaron.